Fecundación In Vitro
Fecundación in Vitro

Las técnicas de fecundación in vitro son técnicas complejas que consisten en realizar la fusión del óvulo y del espermatozoide en el laboratorio. Se realizan extrayendo los óvulos mediante una punción de los folículos del ovario, que previamente han sido estimulados, y unirlos en el laboratorio a los espermatozoides seleccionados de la muestra de semen. Como en el caso de la inseminación artificial, podemos distinguir dos tipos dependiendo del semen que se use:
- Fecundación in vitro con semen de la pareja
- Fecundación in vitro con semen de donante, proporcionado por un banco de semen.
Cabe destacar que, aunque se use semen de un donante anónimo, en el momento que ambos miembros de la pareja se someten a un tratamiento de reproducción asistida y firman el consentimiento informado, los hijos nacidos de estos tratamientos van a ser hijos legítimos de ambos, tanto del hombre como de la mujer. Lo mismo ocurre en el caso de usarse óvulos de una donante anónima. Atendiendo a la técnica que se use para realizar la fecundación en el laboratorio podemos distinguir dos tipos de técnicas, de las que se hablará detenidamente más adelante:
- Fecundación in vitro convencional: Comúnmente llamada simplemente FIV. Consiste en poner juntos a un óvulo con un grupo de espermatozoides y esperar a que sean capaces de fusionarse por sí solos.
- Inyección intracitoplasmática de espermatozoide: Comúnmente conocida por sus siglas en inglés, ICSI. Consiste en microinyectar un solo espermatozoide en el interior del óvulo.
“La elección de una de estas técnicas dependerá de las condiciones de subinfertilidad de la pareja así como de su historial reproductivo y de la experiencia de cada centro.”
No obstante, los pasos a seguir son los mismos en ambas técnicas:
Estimulación ovárica: El objetivo es conseguir la maduración de un número suficiente de óvulos según la respuesta ovárica de cada paciente a través de la administración de medicación. Esta medicación es muy fácil de administrar ya que es una inyección subcutánea al día (como la insulina en los pacientes diabéticos). Esta estimulación suele durar unos 10 días y se suelen necesitar unos 3 controles ecográficos. Cuando se alcanza el tamaño folicular óptimo se desencadena la ovulación mediante una inyección de hCG y se programa la punción folicular unas 36 horas después de dicha inyección.
Punción folicular: Consiste en la extracción de los óvulos generados en cada ovario a través de una punción vaginal guiada por ecografía. Se realiza mediante sedación para una mejor recuperación, por lo que hay que acudir al centro de reproducción asistida en ayunas. Normalmente, al día siguiente de la punción, se empieza a administrar un tratamiento con progesterona y también se aconseja la toma de ácido fólico.
Obtención del semen: El mismo día de la punción, se recogerá la muestra de semen para poder realizar la fecundación in vitro. Por lo general, la muestra se recoge mediante masturbación en una sala que hay para dicho fin en la propia clínica. También, el semen puede proceder de muestras congeladas previamente, tanto en caso de semen de donante, como en caso de que se haya preservado previamente por diversos motivos.
Un caso especial es cuando, por distintos problemas de fertilidad, los espermatozoides se obtienen mediante aspirado de epidídimo o mediante biopsia testicular. Estos dos últimos procedimientos se llevarían a cabo en el quirófano por un urólogo. Es un procedimiento invasivo que se realiza cuando:
- No se encuentran espermatozoides en el eyaculado.
- Se detectan ciertas anomalías en los espermatozoides.
- Una obstrucción en los conductos deferentes.
- En el caso de que el varón se haya realizado una vasectomía.
La biopsia testicular es una técnica que consiste en extraer de forma quirúrgica una pequeña muestra del testículo y comprobar en el laboratorio si hay presencia de espermatozoides para usarlos en el proceso de fecundación in vitro.
Preparación del semen: Una vez obtenido el semen, se capacita en el laboratorio de andrología, se elimina el plasma seminal y se seleccionan los espermatozoides más óptimos de la muestra, que son los que se usarán para realizar la fecundación in vitro.
Fecundación in vitro: Una vez recuperados los óvulos, serán procesados en el laboratorio y se inseminarán con una muestra de semen capacitado procedente del cónyuge o de un donante.
Cultivo embrionario: Al día siguiente, cuando se haya producido la fecundación (día 1 de desarrollo embrionario), los embriones generados permanecerán en cultivo hasta el momento de la transferencia al útero materno o al proceso de vitrificación, generalmente hasta el día 5 de desarrollo embrionario. En este punto del desarrollo, se le asigna una categoría a la calidad embrionaria en función de las probabilidades de implantación en el útero materno
Transferencia embrionaria: Cuando el desarrollo embrionario es el adecuado, se procede a su transferencia a la cavidad uterina, mediante una fina cánula guiada ecográficamente, o a su criopreservación por vitrificación en caso de indicación médica o por poseer embriones sobrantes del ciclo de reproducción asistida. Este es un paso sencillo que no requiere sedación, ayuno o reposo para su realización.
La ley española establece la transferencia de un máximo de 3 embriones. Sin embargo, debido a los riesgos que conlleva un embarazo múltiple se intenta transferir únicamente un embrión cada vez.
Si no se consiguen suficientes óvulos tras la punción folicular, como suele suceder en el caso de mujeres con baja respuesta ovárica o con fallo ovárico precoz, se pueden realizar varios ciclos de estimulación extrayendo en cada ciclo el máximo número de óvulos que se pueda y acumularlos (congelarlos) hasta que haya un número suficiente para poder realizar estas técnicas teniendo un porcentaje de éxito significativo.
La elección de una de estas técnicas dependerá de las condiciones de subinfertilidad de la pareja, así como de su historial reproductivo y de la experiencia de cada centro.
Más sobre la Fecundación In Vitro
FECUNDACIÓN
El proceso de fecundación se define como la fusión del gameto femenino y masculino para dar lugar al zigoto que es la primera etapa del desarrollo embrionario.
La fecundación es un proceso complejo fisiológicamente y que abarca aproximadamente 18 horas. Naturalmente ocurre en las trompas de Falopio una vez que se ha producido la ovulación y que los espermatozoides han alcanzado esta región del aparato reproductor femenino. Se calcula que en condiciones fisiológicas entre 500 y 1000 espermatozoides son necesarios para realizar la fecundación del ovocito.
La base de la fertilización “in vitro” consiste en emular en el laboratorio el proceso que ocurre de manera natural en las trompas. Para ello, los ovocitos, o para ser mas exacto el cúmulo ooforo, se colocan con una concentración adecuada de espermatozoides en placas de cultivo con medio de fertilización a una concentración adecuada. Los espermatozoides eliminan el cúmulo ooforo y realizan las distintas fases de la fecundación en la placa de cultivo. A las 18-22 horas los ovocitos son transferidos a medio de cultivo nuevo (sin espermatozoides) y se comprueba bajo microscopio que se han producido pronúcleos. Los ovocitos que no han formado pronúcleos o en los que se ha producido poliespermia (mas de dos pronúcleos) son eliminados pues no son embriones viables.
Cuando el número de espermatozoides obtenidos mediante recuperación espermática (REM) es bajo, el proceso de FIV descrito en el apartado anterior no puede realizarse y se utiliza la técnica que consiste en inyectar mediante micromanipulación celular un espermatozoide en cada ovocito. Para ello, los ovocitos han de ser denudados del cúmulo ooforo mediante métodos enzimáticos con hialuronidasa y colocados en microgotas. Con microscopia invertida y con agujas de sujeción y punción se consigue introducir un único espermatozoide completo en el ovocito, atravesando tanto la zona pelucida (una cubierta que poseen los ovocitos) como la membrana plasmática. A pesar de que esta técnica puede parecer mas agresiva no supone ninguna interferencia con el desarrollo normal del embrión.
Una vez inseminados, los ovocitos son devueltos a la placa de cultivo y al día siguiente se comprueba la presencia de pronúcleos de forma idéntica a como se ha descrito para la FIV. Los porcentajes de fecundación descritos con la técnica de ICSI son similares a los descritos para la FIV y están entre el 70 y 80%.
DESARROLLO EMBRIONARIO
Cuando se consigue la formación de los cigotos en el laboratorio de fertilización ha de conseguirse el desarrollo del embrión hasta el momento de la transferencia. La transferencia embrionaria puede realizarse entre el día 2 después de la punción y el día 6. El proceso de desarrollo entre la formación del cigoto y el día 5 básicamente consiste en la segmentación del embrión para formar una masa de unas 32 células (2-4-8-16-32) que se denomina morula por el aspecto similar que tiene con una mora. Esta mórula sufre un proceso de cavitación para formar una estructura que se conoce como blástula que no es otra cosa que un atisbo del futuro embrión y que consiste una capa de células periféricas que se denomina trofoectodermo (la futura placenta) y una masa celular interna (el embrión propiamente dicho).
El desarrollo del embrión en el laboratorio emula la situación que ocurre in vivo y actualmente se pueden realizar cultivos a blastocistos rutinariamente en el laboratorio de FIV, debido principalmente al desarrollo de nuevos medios de cultivos secuenciales adecuados para cada etapa del desarrollo.
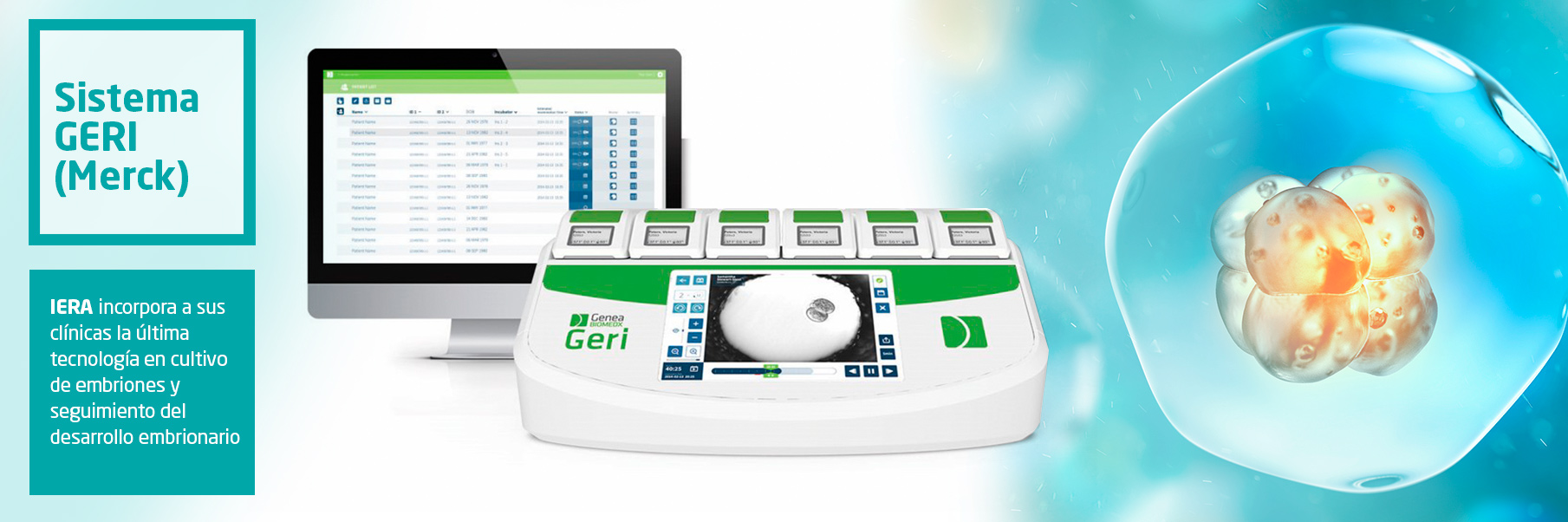
En IERA el desarrollo embrionario se realiza en incubadoras de última generación con la tecnología de time lapse que permite el seguimiento cinematográfico de los embriones según se realiza el desarrollo.
En IERA se trabaja con uno de los mejores que se denomina GERI y que lo suministra la compañía MERCK.
Este incubador proporciona unas características de temperatura, humedad, oscuridad, etc. que se asemejan mucho a las condiciones fisiológicas y podemos decir que las posibilidades de conseguir unos buenos embriones y por lo tanto de conseguir un embarazo son mucho mayores que en las incubadoras convencionales. Además, el sistema de grabación de imágenes permite seguir el desarrollo embrionario sin tener que abrir y cerrar la incubadora y por lo tanto mejora aun mas las posibilidades de éxito sin perder información relevante sobre todo el proceso de desarrollo embrionario. De hecho, a los pacientes que lo deseen se les puede proporcionar el video de su embrión.